
ARTÍCULOS ORIGINALES
¿Qué tan eficaz es una intervención educativa sobre la vacuna
del virus del papiloma humano?
How effective is an educational intervention on the human papillomavirus vaccine?

ARTÍCULOS ORIGINALES
del virus del papiloma humano?
How effective is an educational intervention on the human papillomavirus vaccine?
Recibido: 1-07-2022
Aceptado: 27-09-2022
Publicado: 30-09-2022
DOI: https://doi.org/10.47464/MetroCiencia/vol30/3/2022/6-17
Revista MetroCiencia
Volumen 30, Número 3, 2022
ISSNp: 1390-2989 ISSNe: 2737-6303
Editorial Hospital Metropolitano
Alejandro Merino Vaca1; María Isabel Palacios2; Ana María Troya3
RESUMEN
El virus del papiloma humano (VPH) pertenece a la familia papilomaviridae, algunos pueden causar neoplasias malignas en el cuello del útero. La incidencia de estas neoplasias ha disminuido considerablemente con la implementación de la vacuna del VPH. Se plantea valorar la efectividad de una capacitación sobre la vacuna del VPH. Se realizó un estudio no experimental pre y posevaluatorio con un muestreo no probabilístico con los médicos posgradistas de Ginecología y Obstetricia de una institución privada matriculados en el período 2020 y que aceptaron de manera voluntaria participar en este. Se realizó el pretest on-line con preguntas de conocimiento teórico, práctico y el uso de algoritmo de vacunación. Se realizaron catorce preguntas de actitud que se valoró con escala Likert. Cada estudiante que había completado el pretest accedió a un enlace en la plataforma YouTube en la que se encuentra el video de la capacitación. Posterior a esto se envió el mismo test para finalizar el estudio. Dentro de los resultados obtenidos se logró un incremento en los conocimientos teóricos y prácticos en los R1, R4 y el total de residentes. La actitud ante la vacunación del VPH en más del 80% es positiva. La mejoría de los resultados fue mayor en los R4. Se evidenció también que mayoritariamente la vacuna se indica solo para la prevención del cáncer de cuello uterino. La intervención educativa tuvo resultados favorables en conocimientos y actitud, pero los residentes no están capacitados para aplicar el algoritmo de vacunación.
Palabras clave: virus del papiloma humano (VPH), neoplasias malignas, cáncer de cuello uterino, vacuna, aprendizaje
ABSTRACT
The Human Papilloma Virus (HPV) belongs to the papillomaviridae family, some can cause malignant neoplasms in the cervix. The incidence of these neoplasms has decreased considerably with the implementation of the HPV vaccine. It is proposed to assess the effectiveness of training on the HPV vaccine. A non-experimental pre- and post-evaluation study was carried out with non-probabilistic sampling with postgraduate doctors of Gynecology and Obstetrics from a private institution enrolled in the 2020 period and who voluntarily agreed to participate in it. The online pretest was carried out with questions on theoretical and practical knowledge and the use of the vaccination algorithm. Fourteen attitude questions were asked, which were assessed with a Likert scale. Each student who had completed the pretest accessed a link on the YouTube platform where the training video is located. After this, the same test was sent to end the study. Among the results obtained, an increase in theoretical and practical knowledge was achieved in R1, R4 and the total number of residents. The attitude towards HPV vaccination in more than 80% is positive. The improvement of the results was greater in the R4. It was also shown that the vaccine is mostly indicated only for the prevention of cervical cancer. The educational intervention had favorable results in terms of knowledge and attitude, but the residents are not trained to apply the vaccination algorithm.
Keywords: human papilloma virus (HPV), malignant neoplasms, cervical cancer, vaccine, learning.
Alejandro Merino Vaca
 https://orcid.org/0000-0002-4032-8911
https://orcid.org/0000-0002-4032-8911
María Isabel Palacios
 https://orcid.org/0000-0002-8523-9023
https://orcid.org/0000-0002-8523-9023
Ana María Troya
 https://orcid.org/0000-0002-2561-1460
https://orcid.org/0000-0002-2561-1460
 |
Usted es libre de:Compartir — copiar y redistribuir el material en cualquier medio o formato. |
*Correspondencia: alejomgyo@hotmail.com
INTRODUCCIÓN
Los virus del papiloma humano (VPH) están compuestos de una doble cadena de ADN y pertenecen a la familia papilomaviridae, existen alrededor de 200 serotipos de VPH. Dependiendo del potencial oncogénico pueden llegar a causar neoplasias malignas de cuello de útero, orofaringe y pene1,2.
La OMS estima un aproximado de 630 millones de personas a nivel mundial infectadas con VPH genital, con una prevalencia mundial de 9-13%. Un aproximado de 6 millones de personas se infecta por año. Se estima que el riesgo de adquirir el VPH durante la vida es de un 50%. Siendo el cáncer de cuello uterino el segundo cáncer más frecuente en mujeres, solo después del cáncer de mama3.
Es necesaria la infección persistente de VPH de alto riesgo para la aparición de lesiones pre malignas en cérvix, vagina, vulva, ano, pene y orofaringe. Si bien se conoce que los serotipos 16 y 18 son los que producen el 70% del total de todas las neoplasias de cuello uterino, el restante 30% se produce por los otros serotipos de alto riesgo oncogénico que son más prevalentes en la población ecuatoriana. Existen pocos estudios realizados en el Ecuador sobre cuál es la verdadera prevalencia de serotipo de VPH; en el Hospital Metropolitano se realizó un estudio a 124 mujeres de las cuales 84 (67,7%) dieron positivo para VPH, los resultados fueron que el serotipo 6 era el de mayor prevalencia con un 8,8%, seguido del serotipo 66 con un 4,8% y los serotipos 16, 31, 44 con un 2,4% cada uno. También se identificaron los serotipos 11, 34, 35, 54, 59, 62 y 67 con una frecuencia del 1,6% cada uno, el resto de serotipos se encontraron con una frecuencia del 0,8%4.
Con el descubrimiento de la asociación de la infección con serotipos de alto riesgo de VPH para la progresión a cáncer de cérvix, se realizaron múltiples acciones para erradicar esta infección. Una de estas es el desarrollo de la vacuna; la vacuna ha demostrado en múltiples ensayos clínicos ser costo-efectiva en la disminución del cáncer de cérvix5.
En el 2006 la FDA aprobó por primera vez la vacuna desarrollada por laboratorios Merck, la cual previene infecciones de 4 serotipos de VPH. En el 2007 el Comité Asesor sobre Prácticas de Vacunación (ACIP) recomendó el uso en mujeres de 9 a 26 años. Para el 2010 se desarrolla una vacuna por laboratorios GSK bivalente que previene la infección de los serotipos 16 y 18. Las recomendaciones y aprobaciones fueron basadas en ensayos multicéntricos controlados y aprobados por la FDA. En todos estos ensayos las vacunas bi y cuadrivalentes demostraron una eficacia mayor al 90% en la prevención de infecciones y lesiones cervicales epiteliales de alto grado. Las principales limitaciones de estos ensayos fueron que la vacunación no trataba infecciones preexistentes, y la proporción de mujeres que se beneficiarían disminuía conforme incrementaba la edad. Con todos estos análisis la OMS recomendó la vacunación en niñas de 9 a 13 años, pero la CDC recomendó en hombres y mujeres de 11 a 12 años5.
En el 2006 el CDC recomendó la administración de la vacuna del VPH como estrategia de prevención priMaría para erradicar las neoplasias malignas. Aún se reportan tasas de cobertura bajas en ciertos sectores poblacionales. Para el 2016 el CDC reportó que en USA los niños entre 13 y 17 años tenían al menos una de las tres dosis recomendadas en un 49,8%. Así mismo se observó que en niñas del mismo grupo de edad, el 63% tenía al menos una de las tres dosis. Mientras que la cobertura en adolescentes y adultos jóvenes de 19 a 26 años de edad fue del 8,2% en hombres y en mujeres del 40,2%. Esto se podría asociar a factores como el desconocimiento y miedo a la vacunación del VPH en este grupo de edad en particular6,7.
La eficacia y seguridad de la vacunación del VPH ha sido ampliamente estudiada y aceptada mundialmente con adecuada evidencia médica. En el 2018 se publicó una de las últimas revisiones sistemáticas acerca de la seguridad y eficacia de la vacunación y dentro de los principales puntos que se resaltaron en el estudio están: las vacunas bivalentes y cuadrivalentes tienen una excelente protección contra infecciones de VPH 16 y 18 en mujeres menores de 25 años. La eficacia de la vacunación tiende a ser menor en mujeres que ya han sido infectadas previamente. La eficacia de la vacuna disminuye con la edad y no existe protección alguna contra NIC 2 (Neoplasia Intraepitelial de Cérvix) en pacientes mayores de 24 años8-10. En el 2017 se realizó una revisión técnica en Ecuador por parte de la Organización Panamericana de la Salud (OPS) y la OMS, sobre el Programa Ampliado de Inmunizaciones (PAI). Dentro de las conclusiones y recomendaciones que destacan en la revisión, están las “debilidades en los procesos de capacitación y supervisión de todos los actores, en todos los niveles”. El Ecuador forma parte del Plan Mundial de Vacunas, el cual exhorta a los gobiernos a proteger a sus poblaciones contra enfermedades prevenibles por vacunación; en el 2014 se incluyó al esquema nacional de vacunas la bivalente del VPH, que está dirigido a niñas y niños de 9 a 12 años. La vacunación del VPH actualmente ya se encuentra dentro del PAI del Ministerio de Salud Pública del Ecuador (MSP)11.
Conociendo el impacto en la salud mundial que tiene la infección por VPH, se han realizado varias intervenciones para la prevención del cáncer cervicouterino. Según Riquelme, en un estudio realizado en Chile, para el 2001 se logró alcanzar solo el 66% de cobertura de la citología cervical; muy por debajo del bajo el nivel óptimo que determina la OMS que es del 80%; en este mismo estudio se llegó a la conclusión de que se debe implementar intervenciones educativas a todos los niveles con las nuevas herramientas tecnológicas para mejorar la cobertura de prevención de dicha enfermedad12,13.
Dentro de la evaluación de intervención educativa existe un estudio, que se realizó en Londres, a estudiantes universitarios, tanto de las carreras de medicina como psicología, el propósito de este fue evaluar la efectividad de una breve intervención educativa centrada en el VPH. Se observó que antes de la intervención solo el 45% de las preguntas sobre el VPH fueron correctamente respondidas en comparación con el 87% de las preguntas que hacían referencia a otras infecciones de transmisión sexual. Después de la intervención se respondieron correctamente el 79% de las preguntas en relación con el VPH; otro de los resultados que llamó la atención fue que los estudiantes de medicina tuvieron mejores resultados sobre las preguntas del VPH que los estudiantes de psicología, pero no hubo una diferencia estadísticamente significativa sobre las preguntas acerca de enfermedades de transmisión sexual. También se pudo observar que las mujeres tuvieron mejores resultados en las preguntas sobre enfermedades de transmisión sexual, pero la puntuación fue similar en las preguntas sobre el VPH14,6,15.
Todo el entorno que abarca el cáncer de cuello uterino es muy amplio, va desde la falta de información, educación, estratos socioeconómicos y la falta de conocimiento del personal de salud. Si bien todos los profesionales de la salud deben estar capacitados y conocer las indicaciones, contraindicaciones, dosis, composición de la vacuna y efectos adversos, los médicos posgradistas de Ginecología y Obstetricia cuentan con aprendizaje basado en problemas acerca del VPH, por ende, deben conocer a fondo la vacuna. Se plantea valorar la efectividad de una capacitación sobre la vacuna del VPH.
MATERIALES Y MÉTODOS
Dentro del programa de posgrado se cuentan con módulos, talleres y aprendizaje basado en problemas sobre el VPH. Se evaluaron los conocimientos con un test antes y después de una capacitación on-line a través del diseño no experimental pre- y posevaluatorio. Se realizó un muestreo no probabilístico deliberado a 83 posgradistas de Ginecología y Obstetricia de una institución privada con sede en Quito que cumplieron los criterios de inclusión y participaron en el estudio, durante los meses de junio a agosto del 2020; dividido en tres fases: pre-test online, capacitación online y post-test online. El pre-test se realizó dos semanas antes de la capacitación en la plataforma online, la capacitación se encuentra disponible en la plataforma online y el pos-test se realizó online dos semanas después de la capacitación.
PRETEST: Se realizó un cuestionario dividido en 3 grupos. El primer grupo con 16 preguntas de opción múltiple con una sola respuesta de cuatro opciones planteadas, para evaluar conocimientos; en dicho cuestionario se trataron conocimientos generales del VPH, vacunación, dosis y esquema. El segundo grupo constó de 14 preguntas de opción múltiple con una sola respuesta de cinco opciones planteadas para evaluar la actitud de los estudiantes participantes, basados en escala Likert, y el tercer grupo trata sobre la aplicación de un algoritmo de vacunación. Este cuestionario se realizó de manera virtual dos semanas antes de realizarse la capacitación. La invitación a participar en dicho cuestionario se envió mediante correo electrónico a cada estudiante que constaba en las listas proporcionadas por la secretaría del posgrado de Ginecología y Obstetricia, con el respectivo consentimiento informado.
CAPACITACIÓN: Se envió el enlace de la capacitación virtual a todos los posgradistas que contestaron el pretest, este se encuentra disponible en la plataforma online de YouTube (link: https://www.youtube.com/watch?v=sGr- jEhW4gI&t=613s). Incluyen los temas más relevantes sobre la vacunación del VPH; dosis, esquema, efectos adversos, indicaciones, presentación, usos y además se incluyen biología molecular del VPH, epidemiología y su relación con los diferentes tipos de cáncer que produce.
POSTEST: Se realizó un mes después el mismo cuestionario a los posgradistas que respondieron el pretest y visualizaron el video en la plataforma online.
RESULTADOS
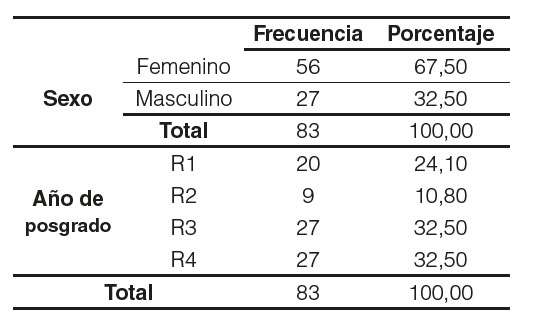
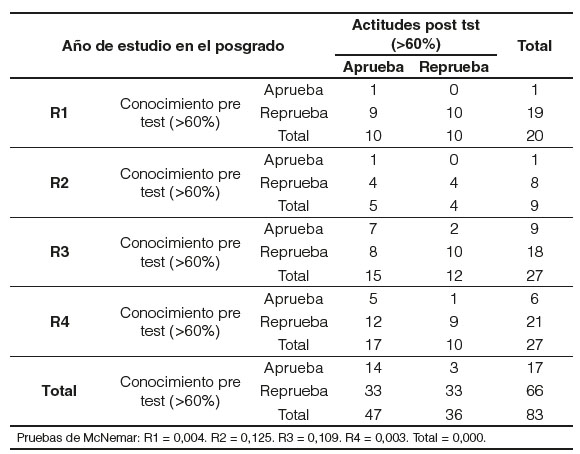
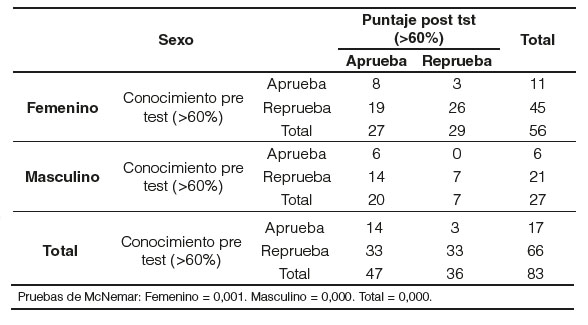
De los 83 posgradistas participantes en el estudio, el 67,5% pertenecen al sexo femenino y el 32,5% pertenecen al sexo masculino. En cuanto al año de posgrado, el 24,1% eran residentes de primer año (R1), un 10,8% de segundo año (R2), y un 32,5% a los de tercer y cuarto año de posgrado (R3 y R4) (Tabla 1). Dentro de la edad se observó una media de 31,11 (±2,641) años, con la mínima de 26 años, una máxima de 37 años, siendo la moda 30 años.
Tabla 1. Distribución de la muestra según el sexo y el año de posgrado.
PRETEST
En los resultados obtenidos en el pretest sobre 47 puntos se observó una media de 23,25 (±5,618), con un mínimo de 9, un máximo de 37 y una moda de 21 puntos. Para valorar la actitud se realizaron 14 preguntas con una media de 9,55 (±2,297); con un mínimo de 3, un máximo de 14 y una moda de 11 puntos. Los resultados observados en el total de conocimientos sobre 33 puntos se obtuvieron una media de 13,70 (±4,364), un mínimo de 5, un máximo de 24 y una moda de 12 puntos. Al evaluar el conocimiento teórico (CT) se evidenció una media sobre 16 puntos de 6,46 (±2,582); con un mínimo de 0, un máximo de 13 y una moda de 8 puntos. En conocimiento práctico (CP) se obtuvo una media sobre 14 puntos de 5,88 (±2,051); siendo el mínimo de 2 y el máximo de 10 y una moda de 5 puntos. Con respecto al uso del algoritmo de vacunación una media sobre 3 puntos de 1,36 (±1,132); con un mínimo de 0, el máximo de 3 y la moda de 0 puntos (17/83).
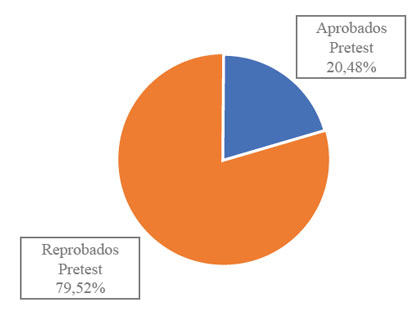
Para aprobar el test se consideró como punto de corte el 60% del total de la nota, el porcentaje de posgradistas que aprobaron el pretest fue del 20,48% (Figura 1).
Para el análisis de actitud de los posgradistas frente a la vacuna de VPH, se realizaron 14 preguntas distribuidas en dos bloques. En el primero se quería valorar qué tan de acuerdo se encuentra el participante con las siete afirmaciones propuestas, y en el segundo bloque se quiso identificar qué tan frecuente ha sugerido en su vida profesional las siete recomendaciones. Al analizar las 14 preguntas de actitud frente a la vacuna de VPH, se observó que el 65,49% de los posgradistas tienen una actitud positiva y solo un 9,12% fue indiferente.
POSTEST
Después de la capacitación se realizó el postest con las mismas preguntas y con los siguientes resultados: una media de 28,22 (±6,373), el mínimo de 14, el máximo de 41 y una moda de 27 puntos. Lo que corresponde a la parte de actitud se obtuvo una media de 10,58 (±2,226); con un mínimo de 3, un máximo de 14 y una moda de 11. En la parte correspondiente a conocimientos se evidenció una media de 17,64 (±5,112); el mínimo de 8, el máximo de 28 y una moda de 11 puntos. Dentro del conocimiento teórico (CT) la media es de 9,30 (±3,165); el mínimo de 2, el máximo de 15 y la moda de 10 puntos. Respecto al conocimiento práctico (CP) la media es de 7,14 (±2,269); el mínimo de 2, el máximo de 11 y la moda de 6 puntos. Y por último en el algoritmo de vacunación como media el valor de 1,19 (±1,234), el mínimo de 0, el máximo de 3 y la moda de 0 puntos.
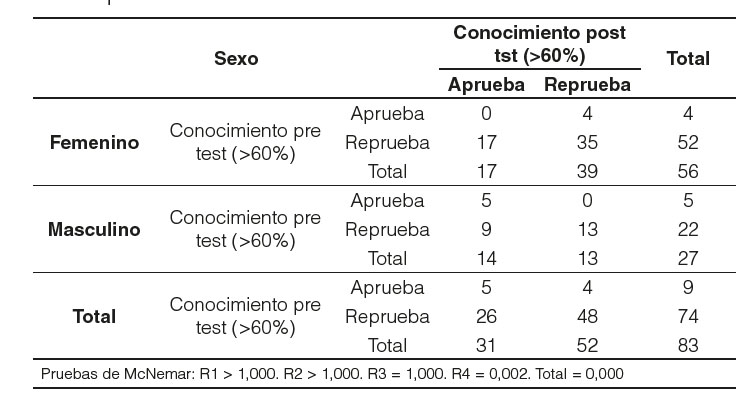
El porcentaje de posgradistas que aprobaron el postest es de 56,63%. El 57,45% correspondió a mujeres y el 42,55% a los hombres. Con el total de aprobados en el postest se analizó por años de residencia con los siguientes porcentajes: los R1 aprobaron el 21,28%, los R2 el 10,64%, los R3 el 31,91% y los R4 el 36,17%; de estos el 57,45% son mujeres y el 42,55% son hombres.
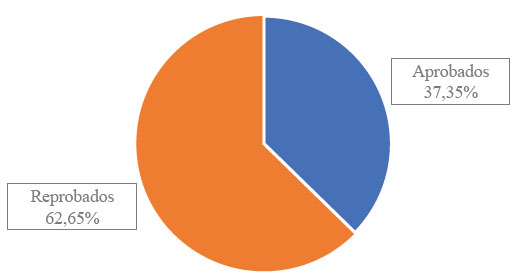
Y para finalizar con el postest el conocimiento aprobaron 37,35% (Figura 2); R1 el 29,03%, R2 el 6,45%, R3 el 25,81% y los R4 el 38,71%. De estos el 54,94% son mujeres y el 45,16% son hombres.
Después de la capacitación se volvió a analizar la actitud de los posgradistas frente a la vacuna de VPH, utilizando las mismas 14 preguntas distribuidas en dos bloques. Se observó que el 75,56% de los posgradistas mantienen una actitud positiva y solo un 6,71% fue indiferente.
PRUEBA DE McNEMAR
Respecto a la comparación de los resultados del pre y postest se utilizó la prueba de McNemar, donde la hipótesis nula fue que no existe diferencias entre los resultados mayores al 60% en los 3 componentes del test.
Lo que respecta al conocimiento sobre 33 puntos, existe diferencia significativa entre los resultados pre y postest en el cuarto año de residencia, total de residentes y por sexos. Se acepta la hipótesis nula que no existe diferencia significativa para los residentes de primero, segundo y tercer año.
En el segundo componente del test, la actitud sobre 14 puntos no existe diferencia significativa entre los resultados pre y postest en cuanto a los años de residencia y sexo.
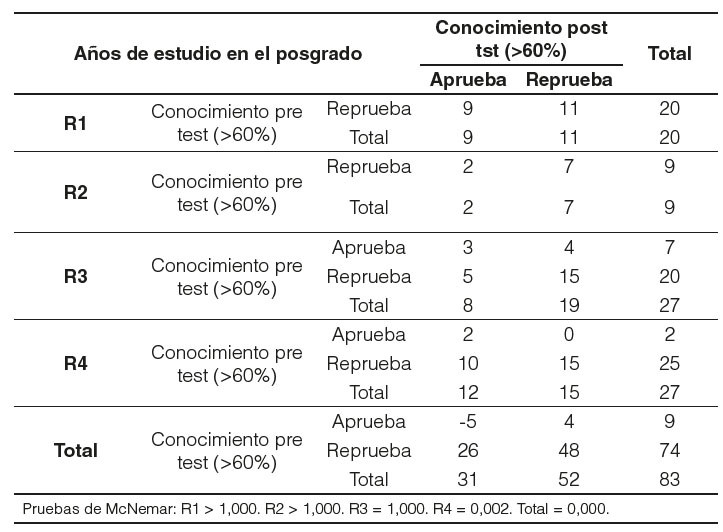
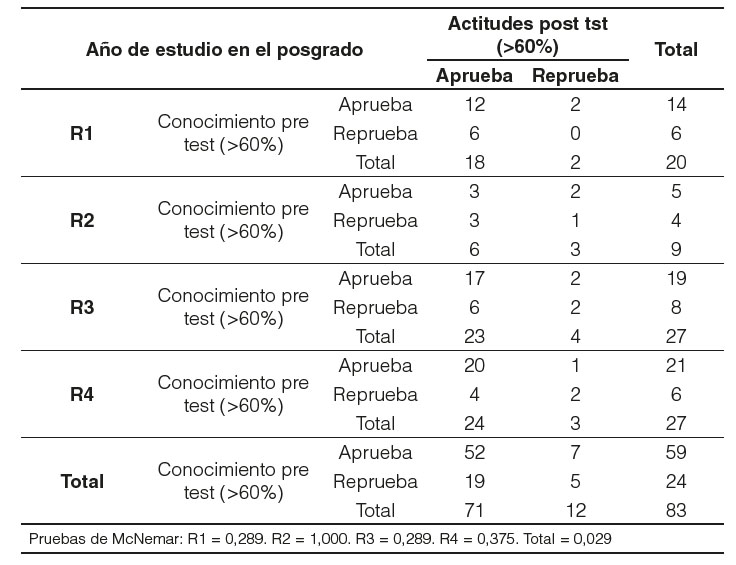
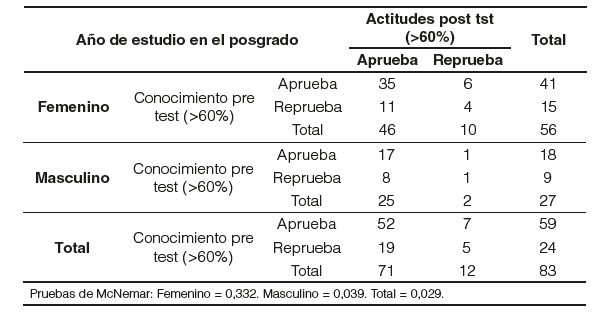
Para finalizar la comparación de los resultados totales sobre 47 puntos entre el pre y el postest nos muestra diferencia significativa en los residentes de primer año, cuarto año, el total de residentes y ambos sexos. Se acepta la hipótesis nula sin diferencia significativa en los residentes de segundo y tercer año.
DISCUSIÓN
Al analizar los resultados del pretest en conocimientos teórico, práctico y algoritmo de vacunación el total de aprobados fue de 10,84%. Los conocimientos se incrementaron después de la capacitación, con un 37,65% de aprobados. La mayoría de los participantes del estudio, más del 50%, presentan una actitud positiva frente a las afirmaciones y recomendaciones sobre la vacuna del VPH. Es importante mencionar que un 81,93% de los posgradistas han recomendado la vacunación del VPH solo para prevención del cáncer de cuello uterino. Con los resultados obtenidos en la prueba de McNemar de ambos test tenemos, que existe diferencia estadísticamente significativa en los R1 y R4 y el total de residentes; los R2 y R3 no hay diferencia entre el pre y postest.
CONCLUSIONES
Con los resultados obtenidos en esta investigación se concluye que la capacitación dirigida sobre la vacunación del VPH a los posgradistas de Ginecología y Obstetricia fue efectiva.
Se hace hincapié en que la intervención debe ser acorde a la población, nuestra población son los médicos posgradistas que van a ofertar la prevención priMaría para disminuir la incidencia de cáncer de cuello uterino y otras neoplasias asociadas al VPH, y finalmente el estudio concluye en que se debe ampliar las intervenciones educativas y aprovechar las nuevas tecnologías para aplicarlo a los proveedores de salud.
Con los test aplicados tenemos que del total de residentes antes de recibir la capacitación aprobaron el 20,48%, y después de la capacitación aprobó el 56,63%, resultados favorables con respecto a la intervención. En los conocimientos teóricos, prácticos y el uso del algoritmo de vacunación en el pretest hubo una aprobación del 10,48%, después de recibir la capacitación, la aprobación se incrementó al 37,35%. Hubo una actitud positiva del 65,49% que se incrementó al 75,56% después de la capacitación; en las primeras siete preguntas de qué tan de acuerdo están con las afirmaciones se vio favorablemente que más del 50% del total de posgradistas tanto en el pre como en el postest tiene una buena actitud. En las siguientes siete preguntas sobre qué tan frecuente han recomendado las afirmaciones en la pregunta 14 apenas el 19,28% tuvo una buena actitud. Se puede observar que el 81,93% de los posgradistas recomiendan la vacuna del VPH solo para prevención del cáncer de cuello uterino.
Finalmente, lo que respecta al uso del algoritmo de vacunación se pudo ver una disminución en la media del pretest, de 1,36 a 1,19 en el postest. Por lo que se acepta la hipótesis nula acerca de que no están capacitados los posgradistas para aplicar un algoritmo de vacunación del VPH después de recibir la capacitación.
Entonces, se puede concluir que los resultados finales del postest después de la capacitación on-line mejoran y son estadísticamente significativos en los residentes de primero y cuarto año de ambos sexos. Además, después de haber recibido la capacitación on-line se evidencia un incremento significativo en los resultados de los posgradistas en el área de conocimientos teóricos, prácticos y el uso del algoritmo.
Contribución de los autores
Conflicto de intereses
Los autores declaran no tener ningún conflicto de interés personal, financiero, intelectual, económico y de interés corporativo con el Hospital Metropolitano y los miembros de la revista MetroCiencia.
Financiación
Ninguna.